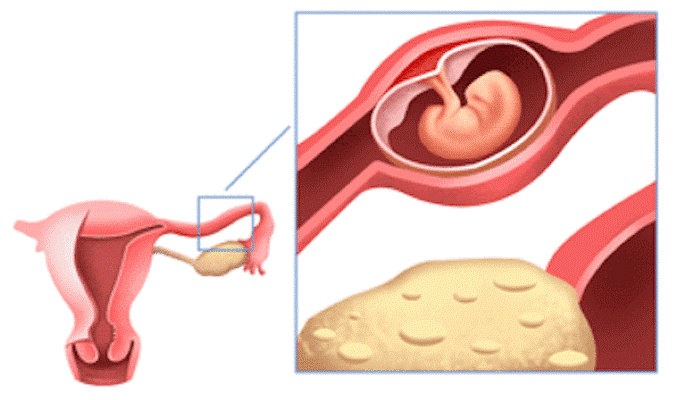
Vous venez d'apprendre votre grossesse mais ressentez des douleurs inhabituelles ? La grossesse extra-utérine, qui touche 2% de toutes les grossesses, nécessite une vigilance particulière et une prise en charge rapide. Bien que cette situation puisse sembler inquiétante, les traitements actuels permettent dans la plupart des cas de préserver votre santé et vos chances de grossesse future. Comprendre les symptômes, connaître les options thérapeutiques et savoir quand consulter peut faire toute la différence pour votre bien-être.
Cette complication survient lorsque l'embryon s'implante en dehors de la cavité utérine, le plus souvent dans les trompes de Fallope. Heureusement, plusieurs options thérapeutiques existent aujourd'hui, allant du traitement médicamenteux à la chirurgie mini-invasive, selon l'avancement de la grossesse et votre état général. La clé du succès réside dans un diagnostic précoce et une prise en charge adaptée.
Comprendre la grossesse extra-utérine : définition et mécanisme
La grossesse extra-utérine survient lorsque l'œuf fécondé ne parvient pas à atteindre l'utérus et s'implante ailleurs dans le système reproducteur féminin. Dans une grossesse normale, l'ovule fécondé descend la trompe de Fallope jusqu'à la cavité utérine où il peut se développer en toute sécurité. L'utérus est en effet le seul organe du corps humain capable de s'adapter et de supporter le développement embryonnaire grâce à sa paroi extensible et à sa vascularisation exceptionnelle.
Lorsque cette implantation se fait en dehors de l'endomètre, l'embryon ne peut pas se développer normalement car il n'est pas correctement nourri et vascularisé. Cette situation peut être causée par plusieurs facteurs de risque : des antécédents d'infection pelvienne, de chirurgie tubaire, d'endométriose, l'utilisation de techniques de procréation assistée, ou encore le tabagisme qui altère le mouvement des cils dans les trompes.
Il est important de savoir que même en cas de grossesse extra-utérine, le test de grossesse reste positif car l'hormone hCG continue d'être produite. Cependant, son taux n'augmente généralement pas de façon normale : au lieu de doubler toutes les 48 heures comme dans une grossesse évolutive, il stagne, augmente lentement ou diminue. Cette anomalie du taux d'hCG est l'un des premiers indicateurs qui alertent les professionnels de santé.
Les statistiques montrent que 95% des grossesses extra-utérines sont tubaires, c'est-à-dire qu'elles se développent dans l'une des trompes de Fallope. Les 5% restants se répartissent entre les localisations ovariennes, cervicales, abdominales ou cornuales, ces dernières étant particulièrement à surveiller car elles présentent un risque hémorragique plus élevé.

Les différents types de grossesse extra-utérine et leurs particularités
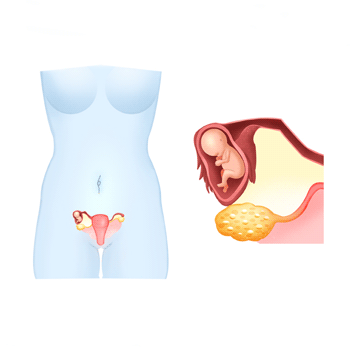 La grossesse extra-utérine se produit lorsque l'embryon se niche avant d'atteindre la cavité utérine pour commencer à croître. La grossesse extra-utérine peut se produire dans l'une des trompes de Fallope, dans l'ovaire, dans la cavité abdominale ou dans le col utérin.
La grossesse extra-utérine se produit lorsque l'embryon se niche avant d'atteindre la cavité utérine pour commencer à croître. La grossesse extra-utérine peut se produire dans l'une des trompes de Fallope, dans l'ovaire, dans la cavité abdominale ou dans le col utérin.
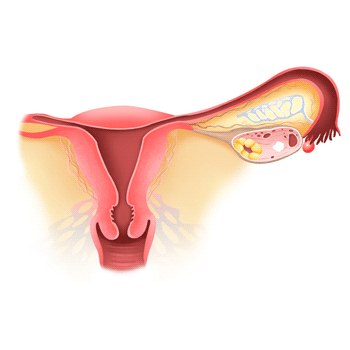 Dans la plupart des cas, la grossesse extra-utérine est tubaire, c'est-à-dire qu'elle se produit dans l'une des trompes de Fallope. Si la nidation a lieu au début de la trompe, il s'agit d'une grossesse extra-utérine isthmique.
Dans la plupart des cas, la grossesse extra-utérine est tubaire, c'est-à-dire qu'elle se produit dans l'une des trompes de Fallope. Si la nidation a lieu au début de la trompe, il s'agit d'une grossesse extra-utérine isthmique.
Plus de 90% des grossesses extra-utérines sont tubaires, mais d'autres localisations sont possibles, chacune ayant ses spécificités :
- Grossesse ampullaire : la plus fréquente (75% des cas), elle se développe dans la partie la plus large de la trompe
- Grossesse isthmique : située dans la partie étroite de la trompe, elle présente un risque de rupture plus précoce
- Grossesse ovarienne : l'embryon s'implante directement sur l'ovaire (très rare, moins de 1%)
- Grossesse cervicale : l'implantation se fait dans le col de l'utérus, situation particulièrement délicate
- Grossesse abdominale : l'embryon se développe dans la cavité abdominale, cas exceptionnel
- Grossesse cornuale : implantation dans la partie de la trompe qui traverse le muscle utérin
Dans de très rares cas, une grossesse hétérotopique peut survenir : il s'agit de la coexistence d'une grossesse intra-utérine et d'une grossesse extra-utérine. Ce phénomène concerne environ 1 grossesse sur 10 000 à 30 000 dans la population générale, mais le risque augmente considérablement chez les femmes ayant eu recours à la fécondation in vitro (jusqu'à 1 sur 100).
La localisation de la grossesse extra-utérine influence directement le pronostic et le choix thérapeutique. Les grossesses cornuales, bien que rares, sont particulièrement préoccupantes car elles peuvent évoluer plus longtemps avant de se manifester cliniquement, augmentant le risque d'hémorragie massive lors de la rupture.
Diagnostic et symptômes : savoir reconnaître les signaux d'alarme
Le diagnostic précoce de la grossesse extra-utérine est crucial car sans traitement, des complications graves peuvent survenir. Les premiers symptômes ressemblent souvent à ceux d'une grossesse normale : retard de règles, sensibilité des seins, nausées. Cette similitude initiale explique pourquoi certaines grossesses extra-utérines passent initialement inaperçues.
Cependant, certains signes doivent impérativement vous alerter et justifient une consultation urgente pour douleurs de grossesse :
- Douleurs pelviennes souvent localisées d'un côté, pouvant irradier vers l'épaule droite (signe de Kher)
- Saignements vaginaux anormaux de couleur noirâtre, différents des règles habituelles
- Douleurs abdominales qui s'intensifient progressivement, notamment lors des mouvements
- Sensation de faiblesse inexpliquée, étourdissements, pâleur
- Douleur lors des rapports sexuels (dyspareunie)
Le diagnostic est confirmé par deux examens complémentaires essentiels :
- Échographie endovaginale : elle montre un utérus vide malgré un test de grossesse positif et peut révéler une masse annexielle suspecte
- Dosage sanguin sériés des bêta-hCG : le taux est élevé mais n'augmente pas selon la progression normale
En cas de rupture de la trompe, la situation devient une urgence vitale avec risque d'hémorragie interne massive. Les symptômes sont alors une douleur abdominale aiguë "en coup de poignard", des évanouissements, un teint terreux et un état de choc hémorragique. Cette complication nécessite une prise en charge chirurgicale immédiate.
Les professionnels utilisent également des scores cliniques pour évaluer le risque de grossesse extra-utérine, prenant en compte l'âge, les antécédents, les symptômes et les résultats biologiques. Cette approche standardisée permet d'optimiser la prise en charge et d'éviter les retards diagnostiques.
Le traitement médicamenteux : le méthotrexate comme alternative à la chirurgie
Le méthotrexate représente aujourd'hui le traitement de première intention lorsque certaines conditions sont réunies. Ce médicament cytostatique agit en inhibant la synthèse des acides nucléiques, empêchant ainsi la multiplication des cellules embryonnaires. L'embryon cesse alors de croître et est progressivement résorbé par l'organisme.
Les critères stricts pour bénéficier du traitement par méthotrexate incluent :
- Diagnostic précoce (généralement avant 8 semaines d'aménorrhée)
- Taux de bêta-hCG inférieur à 5000 UI/L (certains centres acceptent jusqu'à 10 000 UI/L)
- Absence totale de signe de rupture ou d'hémorragie active
- Patiente asymptomatique ou présentant des symptômes mineurs
- Absence de contre-indications médicales (insuffisance rénale, hépatique, troubles hématologiques)
- Capacité de la patiente à assurer un suivi médical régulier
Le taux de succès du méthotrexate varie entre 64 et 94%, avec une moyenne de 85% selon les études internationales récentes. Ce traitement présente l'avantage majeur de préserver l'intégrité tubaire, maintenant ainsi les meilleures chances de grossesse spontanée future.
Le protocole d'administration comprend généralement une injection intramusculaire unique, suivie d'une surveillance étroite. Des contrôles hebdomadaires du taux d'hCG sont indispensables jusqu'à sa négativation complète, processus qui prend généralement 3 à 6 semaines. Dans 10 à 15% des cas, une seconde injection ou un recours à la chirurgie peuvent être nécessaires.
Les effets secondaires du méthotrexate restent généralement modérés : douleurs abdominales transitoires, troubles digestifs légers, fatigue. Il est impératif d'éviter l'exposition solaire pendant les 15 jours suivant l'injection et de respecter une contraception efficace pendant 3 mois minimum avant toute nouvelle tentative de grossesse.
Le traitement chirurgical : techniques modernes et préservation de la fertilité
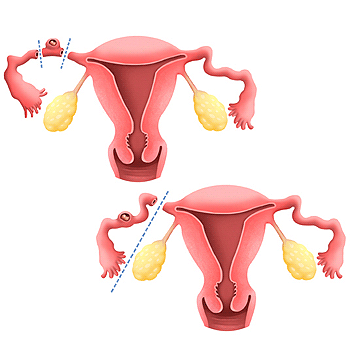 La chirurgie pourra être de deux types. S'il est possible d'enlever uniquement la section de la trompe qui contient la grossesse extra-utérine, il s'agira d'une salpingectomie partielle. Dans ce cas, il est très probable que la trompe puisse à nouveau servir plus tard et préserver la fertilité.
La chirurgie pourra être de deux types. S'il est possible d'enlever uniquement la section de la trompe qui contient la grossesse extra-utérine, il s'agira d'une salpingectomie partielle. Dans ce cas, il est très probable que la trompe puisse à nouveau servir plus tard et préserver la fertilité.
La cœlioscopie est devenue la technique chirurgicale de référence pour traiter les grossesses extra-utérines. Cette approche mini-invasive permet d'opérer à travers 3 à 4 petites incisions de 5 à 10 mm, à l'aide d'une caméra haute définition et d'instruments spécialisés. Cette technique offre de nombreux avantages : récupération plus rapide, douleurs post-opératoires réduites, cicatrices discrètes et retour précoce aux activités normales.
Les deux approches chirurgicales principales dépendent de l'état de la trompe et du désir de grossesse future :
- Salpingotomie (traitement conservateur) : incision longitudinale de la trompe pour retirer l'embryon tout en préservant l'organe. Cette technique est privilégiée chez les femmes jeunes désirant une grossesse future, lorsque la trompe controlatérale est absente ou altérée.
- Salpingectomie (traitement radical) : ablation complète de la trompe lorsque celle-ci est trop endommagée, en cas de récidive dans la même trompe, ou lorsque la patiente ne désire plus d'enfant.
La laparotomie (ouverture chirurgicale classique de l'abdomen) n'est plus réservée qu'aux situations d'extrême urgence avec hémorragie massive, aux cas où la cœlioscopie est techniquement impossible, ou lorsque l'état hémodynamique de la patiente est critique.
Le choix du traitement dépend de multiples facteurs : âge de la patiente, désir de grossesse future, état de la trompe controlatérale, antécédents d'infertilité, et préférences de la patiente après information éclairée. Les études montrent que le taux de grossesse intra-utérine ultérieure est comparable entre salpingotomie et salpingectomie (environ 60-80%), mais la salpingotomie présente un risque légèrement supérieur de récidive (10-15% versus 5-10%).
Dans tous les cas, une surveillance post-opératoire du taux d'hCG est nécessaire jusqu'à négativation, particulièrement après salpingotomie, pour dépister un éventuel tissu trophoblastique résiduel nécessitant un complément thérapeutique par méthotrexate post-chirurgical.
Vos questions fréquentes concernant la grossesse extra-utérine
1. Peut-on avoir une grossesse normale après une grossesse extra-utérine ?
Oui, les chances de concevoir à nouveau restent excellentes même après une grossesse extra-utérine. Les études récentes montrent que 60 à 80% des femmes peuvent avoir une grossesse intra-utérine par la suite, particulièrement si le traitement a pu préserver la trompe. Cependant, le risque de récidive est légèrement augmenté (environ 10 à 15% contre 2% dans la population générale). Il est recommandé d'attendre au moins 3 mois après un traitement par méthotrexate avant de concevoir à nouveau, et un suivi précoce est conseillé dès la prochaine grossesse.
2. La grossesse extra-utérine peut-elle être détectée par un test de grossesse classique ?
Oui, le test de grossesse sera toujours positif car l'hormone hCG est produite par le tissu embryonnaire, quelle que soit sa localisation. Cependant, seuls les examens complémentaires (échographie endovaginale et dosages sanguins sériés) permettront de poser le diagnostic précis de localisation extra-utérine. Un suivi médical précoce est donc essentiel dès le test positif, particulièrement si vous présentez des facteurs de risque.
3. Quels sont les principaux facteurs de risque de grossesse extra-utérine ?
Plusieurs facteurs augmentent significativement le risque : antécédents d'infection pelvienne (chlamydia, gonorrhée), de chirurgie tubaire, d'endométriose, de grossesse extra-utérine précédente, âge maternel supérieur à 35 ans, tabagisme actif. L'utilisation de dispositifs intra-utérins, les techniques de procréation assistée, et les antécédents de ligature tubaire peuvent également être des facteurs favorisants. Il est important de signaler ces antécédents à votre professionnel de santé.
4. Le traitement par méthotrexate a-t-il des effets secondaires importants ?
Le méthotrexate peut provoquer des douleurs abdominales modérées dans les 48-72h suivant l'injection, des troubles digestifs temporaires (nausées, diarrhées), une fatigue passagère, et nécessite d'éviter l'exposition au soleil pendant 2 semaines. Il est formellement contre-indiqué d'entreprendre une nouvelle grossesse dans les 3 mois suivant l'injection. Des effets secondaires graves (atteinte hépatique ou hématologique) sont très rares mais une surveillance médicale étroite avec bilans biologiques est indispensable.
5. Combien de temps faut-il pour récupérer complètement après le traitement ?
La récupération varie selon le traitement choisi. Après méthotrexate, la surveillance dure 3 à 6 semaines jusqu'à négativation de l'hCG, avec une récupération physique généralement complète en 2 semaines. Après chirurgie cœlioscopique, la récupération physique prend 1 à 3 semaines, avec un retour aux activités normales progressif. La récupération psychologique peut prendre plus de temps et ne doit pas être négligée - n'hésitez pas à solliciter un soutien psychologique si nécessaire.
Conclusion : une prise en charge optimisée pour préserver votre avenir maternel
La grossesse extra-utérine, bien qu'elle ne représente que 2% des grossesses, constitue une urgence médicale qui bénéficie aujourd'hui d'une prise en charge très efficace. Le diagnostic précoce reste la clé d'une prise en charge optimale qui permet de préserver votre santé, votre fertilité future et d'éviter les complications potentiellement graves.
Les avancées thérapeutiques actuelles offrent des résultats remarquables : le traitement médicamenteux par méthotrexate évite la chirurgie dans 85% des cas éligibles, tandis que les techniques chirurgicales mini-invasives permettent une récupération rapide avec préservation maximale de la fertilité. Ces progrès médicaux transforment une situation autrefois dramatique en une complication parfaitement gérable.